recherches personnelles suite......

QUELLES SOLUTIONS POUR SOULAGER UNE HERNIE DISCALE ?
La hernie discale est une affection qui touche la colonne vertébrale. Particulièrement douloureuse, elle se soigne par du repos, des antidouleurs et de la kinésithérapie qui vous permet de retrouver votre mobilité. Voici les explications qui vont vous aider à comprendre comment elle apparaît et surtout quelles sont les meilleures mesures pour soulager une hernie discale.
Qu’est-ce que la hernie discale?
La hernie discale correspond à la rupture ou la fissure d’un disque intervertébral. Elle peut être liée à un vieillissement prématuré de la colonne vertébrale, notamment si vous l’avez particulièrement sollicitée, par la pratique sportive ou par votre activité professionnelle, ou si vous avez subi un choc qui l’a fragilisée.
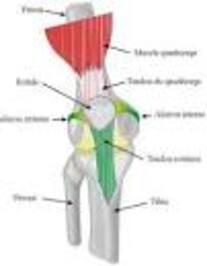
Le rachis est formé d’une succession de vertèbres qui sont empilées. Pour que votre colonne vertébrale puisse se mouvoir et se ployer, les disques situés entre les vertèbres jouent le rôle d’amortisseur.
Ces disques sont constitués d’une partie cartilagineuse et d’une partie spongieuse. L’intérieur du disque est mou et gélatineux et porte le nom de nucleus pulposus. Le tour du disque est à la fois dur et flexible et est appelé annulus fibrosus.
Lors d’une hernie discale, l’espace intervertébral diminue et le canal rachidien qui contient la moelle épinière s’étrécit. Cela a pour conséquence de réduire l’espace dédié aux racines nerveuses qui vont se retrouver comprimées, ce qui provoque une douleur inflammatoire et le mal de dos.
Ne pas confondre hernie discale et protrusion
La hernie discale qui correspond à une saillie importante qui comprime les racines nerveuses et la moelle épinière est souvent confondue avec la protrusion discale. Celle-ci est déclenchée par le débordement du disque entre les vertèbres qui est dû à l’affaissement de ce disque. On ne constate alors pas de compression des racines nerveuses ou de la moelle épinière.
La protrusion discale est plus fréquente que la hernie discale. Les deux affections peuvent se produire à tous les niveaux de la colonne vertébrale. Elles sont plus fréquemment présentes dans les lombaires, mais peuvent se produire au milieu du dos, ou dans les cervicales, ce qui provoque un mal au cou très intense.
Quels sont les symptômes de la hernie discale?
Les conséquences d’une hernie discale sont particulièrement douloureuses. Étant donné que le disque comprime les racines nerveuses, la hernie peut déclencher une sciatique, lorsqu’il s’agit des racines de la partie lombaire de la colonne vertébrale. Dans des cas moins fréquents, lorsque les racines nerveuses sont au niveau des cervicales, vous ressentirez des douleurs dans le cou et aurez du mal à bouger la tête.
Lorsque vous commencez à développer une hernie discale, les premiers symptômes sont les suivants:
- paresthésie, c’est-à-dire des sensations de fourmillements ou de picotements;
- dysesthésie qui se manifeste par une perturbation de la sensibilité qui peut aller jusque à l’insensibilité totale avec l’anesthésie;
- douleur dans certains membres, bras ou jambes, selon le niveau auquel apparaît la hernie discale;
- perte de force musculaire partielle ou complète ;
- troubles du sphincter pour certaines hernies discales.
La hernie discale provoque des douleurs irradiantes qui dépassent largement la zone où elle se produit. C’est pourquoi vous pouvez ressentir des douleurs articulaires dans les bras et les jambes.
Quelles sont les causes de la hernie discale?
L’état de santé des disques est fondamental et c’est leur affaiblissement qui est la cause de la hernie discale. Les disques font office d’amortisseurs, or, la perte d’eau, à cause du vieillissement, d’une utilisation forcenée ou d’une maladie, réduit leur hauteur, ainsi que de leur capacité à faire leur travail. Les vertèbres se trouvent alors rapprochées et peuvent s’entrechoquer, car les heurts ne sont plus absorbés par les disques.
Vous le ressentez plus violemment si vous adoptez une posture inadaptée en ployant la colonne vertébrale ou en faisant des mouvements assez basiques comme la marche et, a fortiori, la course à pied.
Le vieillissement naturel est en cause, tout comme le vieillissement prématuré, dû au sport ou aux efforts intensifs et répétés. Une mauvaise posture trop fréquente et des mouvements incorrects peuvent aussi causer à terme une hernie discale.
Enfin, un choc ou un accident peut provoquer des lésions, fragiliser les disques et déclencher une hernie discale.
Le diagnostic de la hernie discale
Si vous ressentez des douleurs dans le dos, qui plus est irradiantes, le médecin peut craindre une hernie discale. Il examine votre colonne vertébrale et détermine l’emplacement précis des douleurs. Il vérifie ensuite la mobilité et la flexibilité de votre colonne, afin de trouver des signes qui supposent que vos racines nerveuses pourraient être affectées par une hernie discale.
Pour confirmer le diagnostic d’une hernie fiscale, il demande un scanner ou une radio qui permet de vérifier comment sont disposées vos vertèbres et quel est l’espace qui reste disponible pour votre moelle épinière, ainsi que les racines nerveuses.
Comment soulager une hernie discale?
La première mesure pour soulager une hernie discale consiste à prendre du repos. Pour mettre fin à la douleur, un traitement à base d’analgésiques, d’anti inflammatoires et relaxants musculaires peut être prescrit par le médecin.
Lorsque la douleur est insoutenable, le médecin peut injecter les médicaments antidouleur. L’intervention chirurgicale n’est pratiquée que dans des cas extrêmes.
Soulager une hernie discale avec la kinésithérapie
Votre médecin peut vous prescrire un traitement de kinésithérapie pour soulager une hernie discale. Généralement, une série de 10 séances suffit. Le kinésithérapeute commence la première séance en établissant un bilan pour bien définir la problématique. Il vérifie le positionnement et la mobilité du bassin et de la colonne vertébrale. Il s’assure également de l’état de la musculature superficielle et profonde du patient, ainsi que de la souplesse des muscles qui s’attachent aux vertèbres. Le kinésithérapeute peut ainsi établir sa feuille de route et déterminer un planning d’intervention personnalisé.
La prévention de la récidive fait partie du traitement de kinésithérapie. Le praticien étudie avec son patient son mode de vie et réfléchit à des améliorations possibles dans son comportement, ses habitudes et ses postures. Cela lui permet de déterminer les causes de l’apparition de la hernie discale, ou en tout cas des facteurs aggravants, ainsi que des bonnes pratiques à adopter pour éviter toute récidive.
Les premières séances de kinésithérapie servent à apaiser les douleurs et à retrouver de la mobilité. Au-delà des massages de kinésithérapie, le praticien peut juger utile de procéder à un drainage lymphatique, notamment si l’inflammation est importante et génère des douleurs persistantes.
Un bon massage ne doit pas ajouter de souffrance, il n’est en aucun cas question de forcer la colonne vertébrale à effectuer des mouvements douloureux.
Lorsque la douleur a quasiment disparu, le praticien va davantage se focaliser sur la consolidation de la mobilité. Il peut donner au patient des exercices à effectuer à la maison, afin de prolonger les bienfaits de la séance.
Au bout de quelques séances, la hernie discale ne doit plus être douloureuse et vous devez avoir retrouvé, au moins partiellement, votre mobilité. Le praticien pratique alors des manipulations visant au renforcement de la colonne vertébrale. Il conseille généralement de nouveaux exercices pour la maison.
Il est souvent conseillé de procéder à une visite de contrôle annuelle chez le médecin pour vérifier que la hernie ne risque pas de revenir. Si vous présentez le moindre symptôme inquiétant, il peut vous prescrire une série de séances chez le kinésithérapeute, afin d’effectuer un traitement préventif.
.............................................................................................................................
Quand faut-il opérer une Hernie Discale et comment ?
Le traitement d’une sciatique par hernie discale, sauf cas d’urgence, commence toujours par le repos relatif, le traitement antalgique, anti-inflammatoire et décontracturant, voire les corticoïdes. Si la douleur ne disparaît pas on peut proposer une infiltration (corticoïdes locaux) épidurale ou péri-radiculaire radio-guidée. D’autres thérapeutiques sont parfois proposées avec des résultats inconstants : acupuncture, port d’un corset, prise en charge rééducative. Une intervention neurochirurgicale vous sera proposée schématiquement dans 2 cas de figure : soit en urgence s’il existe une paralysie avérée des muscles innervés par la racine comprimée (déficit du pied ou du quadriceps), s’il existe un syndrome de la queue de cheval (déficit musculaire et troubles sphinctériens par compression majeure de plusieurs racines) ou lorsque la sciatique est qualifiée d’hyperalgique, résistante aux traitements antalgiques majeurs, comme les morphiniques ; soit lorsque la sciatique dure depuis plusieurs semaines, entrainant un handicap fonctionnel important, une gêne dans la vie quotidienne, et ce malgré toutes les thérapeutiques proposées. Le but de l’intervention est de faire disparaître la douleur sciatique. Dans la majorité des cas les douleurs lombaires persistent.
Le principe de l’intervention est toujours le même. Sous anesthésie générale, on réalise une incision cutanée en regard de l’espace discal intéressé, le plus souvent après un contrôle radioscopique, et l’on aborde l’espace interlamaire ou se trouve le ligament jaune (ligament tendu entre deux lames). Ce ligament est ensuite incisé, puis réséqué. On se retrouve ainsi dans le canal vertébral. Le chirurgien repère ensuite la racine comprimée par la hernie discale. Celle-ci sera retirée à l’aide d’une pince à disque (photo opératoire). Parfois le disque sera cureté, notamment si le ligament a été largement ouvert par l’extériorisation de la hernie, et ce pour éviter que des fragments discaux ressortent prématurément. Le chirurgien vérifie la parfaite liberté de la racine, l’absence de saignement, puis après avoir lavé l’espace opératoire avec du sérum physiologique, il referme l’abord chirurgical plan par plan.
En fonction de l’habitude de chacun il existe des variantes techniques. L’installation du patient peut être différente : position ventrale sur cadre, position génu-pectorale ou décubitus latéral. L’anesthésie est parfois loco-régionale (anesthésie péri-durale). Certains utilisent le microscope opératoire ou des lunettes grossissantes. Les écarteurs peuvent être des lames ou des tubes. D’autres utilisent une caméra. Parfois, s’il existe une arthrose importante, le chirurgien peut ouvrir le canal rachidien de façon plus importante pour libérer la racine d’une contrainte osseuse associée. Le but de l’intervention est de parfaitement libérer la racine, avec une voie d’abord la plus minime possible.
Quels sont les risques de l’opération ?
Comme toutes interventions chirurgicales, une opération pour hernie discale comporte des risques, et même des risques vitaux. Néanmoins, ces risques sont faibles, estimés à 1% environ. Ils peuvent être liés à l’anesthésie (cf consultation d’anesthésie) à l’intervention, ou à la pathologie discale elle-même. Ils peuvent être post opératoires immédiat ou secondaire, d’ordre neurologique, vasculaire ou infectieux. Enfin ils peuvent être d’ordre général.
Lors de la dissection la dure mère, entourant le tissu nerveux, peut être ouverte. On assiste alors à un écoulement de liquide céphalorachidien (LCR) et parfois une extériorisation des radicelles. Cette brèche sera réparée, le plus souvent en utilisant un petit fragment graisseux prélevé localement, collé à l’aide d’une colle biologique. Les conséquences peuvent être l’existence de céphalées après l’intervention et/ou plus rarement la survenue d’un déficit sensitif ou moteur dans le territoire dépendant de la racine. Quelque fois la fuite de LCR, malgré la réparation, persiste, obligeant alors à une reprise chirurgicale pour éviter une infection.
De façon exceptionnelle, lors du curetage du disque, la pince à disque peut aller trop loin en avant et créer une plaie veineuse ou artérielle des gros vaisseaux situés en avant du rachis. Le risque est alors la survenue d’une hémorragie interne, avec chute de la tension artérielle et arrêt cardiaque. Sitôt le diagnostic fait, le plus souvent au décours de l’intervention, la réparation du vaisseau doit être réalisée en urgence soit par des techniques endo-vasculaires soit par un abord chirurgical direct.
Une autre complication peut survenir dans les heures qui suivent l’intervention : la constitution d’un hématome dans le foyer opératoire. Ce saignement provient le plus souvent de veines situées dans le canal rachidien. Le patient ressent alors quelques heures après l’opération de violentes douleurs dans le dos et la jambe, et peut présenter une paralysie partielle. Il faut le plus souvent ré intervenir en urgence.
Dans les jours qui suivent l’intervention, le patient peut ressentir de grandes douleurs dans la jambe, à type de sciatique, alors qu’il avait bien été soulagé par la chirurgie, notamment en cas de sciatique hyperalgique préopératoire. Il s’agit de douleurs d’origine inflammatoire, avec œdème de la racine, qui vont disparaître avec un traitement antalgique et anti-inflammatoire.
Plus à distance le patient peut présenter une infection soit locale, sous cutanée, banale et qui va guérir avec un simple traitement local, soit plus profonde, dans l’espace discal opéré, infection appelée spondylodiscite, heureusement rares. Le diagnostic nécessite la réalisation de prises de sang et d’une IRM, puis d’une ponction du disque, sous contrôle radiologique, pour retrouver le germe. Le traitement est long, associant repos et antibiothérapie prolongée.
Le patient peut présenter, après une période d’intervalle libre, quelques jours, mois ou années, la réapparition d’une douleur sciatique, liée à une récidive de hernie discale. Elle peut être précoce si elle survient dans les jours qui suivent la chirurgie, justifiant le plus souvent une ré intervention. Elles sont le plus souvent tardives et surviennent dans 10 à 15 % des cas.
Un certain nombre de patient, enfin, va présenter des douleurs chroniques, comparées à des sensations de brûlures, de chaud et de froid, le réveillant la nuit. Il s’agit de douleurs neuropathiques, liées à la souffrance du tissu nerveux et qui vont nécessiter une prise en charge spécifique.
Comme pour toutes interventions, il existe des complications d’ordre général. Le patient peut décompenser des maladies préexistantes rénales, cardiaques ou respiratoires par exemple. Il peut faire une infection urinaire s’il a été sondé, ou présenter une veinite (inflammation d’une veine) sur un cathéter de perfusion. Le fait d’être alité, même peu de temps, est un facteur de risque de survenue de phlébites avec son risque d’embolie pulmonaire pouvant être mortelle. Raison pour laquelle, pendant les quelques jours qui suivent l’intervention, un traitement anti thrombotique est mis en route.
Toutes ces complications ne doivent cependant pas faire oublier qu’elles sont heureusement rares, et que les résultats de cette chirurgie sont bons à très bons, concernant la sciatique, dans 70 à 92% des cas selon les études publiées dans la littérature.
Attention :
Cette fiche a été conçue par la Société Française de Neuro Chirurgie et modifiée par les docteurs DHENIN et VASSAL pour vous aider à comprendre le problème dont vous êtes atteint et la chirurgie qui vous a été proposée. Elle ne remplace pas les explications que doit vous apporter votre chirurgien. N’hésitez pas à lui poser les questions que vous vous posez avant votre intervention.
inemedical.fr/fr/dossiers/tous-les-dossiers/quelles-solutions-soulager-hernie-discale?psafe_param=1&gclid=EAIaIQobChMIrp-RyZrD_QIVxo9oCR1PvQraEAMYAiAAEgK5iPD_BwE
http://www.orthosudmontpellier.com/les-pathologies/colonne-vertebrale/chirurgie-d-une-hernie-discale-lombaire.html